Von Antikörpernachweis bis PCR Was Labortests leisten und wie sie funktionieren
Labortests tragen bedeutend zur medizinischen Versorgung bei: Rund 65 Prozent der Diagnosen werden mit ihrer Hilfe erstellt. Neben Blut und Urin können auch eine Vielzahl weiterer Körperflüssigkeiten präzise Auskunft über die Gesundheit geben, darunter etwa Speichel oder Schleimhautabstriche. Dabei kommen sehr vielseitige Technologien zum Einsatz. Immer wieder gesellen sich neue Testverfahren zum labormedizinischen Repertoire hinzu. Ein Überblick über das aktuelle Spektrum an Labortests und Verfahren.
Stand: Juli 2020

Was Labortests aufspüren
Körperflüssigkeiten sind so individuell wie ein Fingerabdruck. Sie verraten viel über den Gesundheitszustand eines Menschen. Ihre Analyse kann sogar Erkrankungsrisiken aufspüren, lange bevor die Gesundheit dauerhaften Schaden nimmt – oft sogar, bevor überhaupt Symptome auftreten. Deshalb spielen Labortests auch in der Früherkennung eine zentrale Rolle. Zudem liefern sie wichtige Anhaltspunkte für die Planung und Überwachung von Therapien.
Die Wissenschaft hat in den vergangenen Jahrzehnten entscheidende Erkenntnisse über den Aufbau und die biochemischen Prozesse im menschlichen Körper gewonnen – beispielsweise durch die Erforschung des Erbguts. Gleichzeitig haben sich die Technologien bedeutend weiterentwickelt. In der modernen Labordiagnostik fließen beide Entwicklungen zusammen.
Mit anderen Worten: Wir wissen immer genauer, wonach wir suchen müssen. Und wir haben immer präzisere Methoden, um das Gesuchte zu finden.

Die häufigsten Labortest-Methoden
Labortests spüren mikroskopisch kleine Erreger auf, können viele krank machende Abweichungen im Erbgut identifizieren und in kurzer Zeit an einer einzigen Blut- oder Urinprobe mehrere Analysen gleichzeitig durchführen. Einige Testverfahren nutzen modernste technologische Entwicklungen, andere sind in den Naturwissenschaften seit langer Zeit etabliert.
Testverfahren aus dem Chemielabor: Chromatographie und Massenspektrometrie
Die Chromatographie – auf Deutsch bedeutet der Begriff „Farbenschreiben“ – ist bereits über 100 Jahre alt. Anfang des 20. Jahrhunderts hat der russische Botaniker Michail Semjonowitsch Zwet die Methode erfunden, die sich schnell in der chemischen Analytik durchsetzte. Eine Chromatographie kann ermitteln, ob ein bestimmter Bestandteil in einer Lösung – also einer Flüssigkeit wie etwa Urin – enthalten ist. Dafür wird die Lösung an einem festen Material vorbeigeleitet. Das feste Material wurde zuvor so präpariert, dass es die gesuchten Bestandteile aus der Lösung festhält und farblich sichtbar macht.

Gut zu wissen: Chromatographie: Beispiel Schwangerschaftstest
Zahlreiche Schnelltests nutzen Chromatographie, so zum Beispiel Schwangerschaftstests. Labormediziner sprechen auch von Lateral Flow Tests. Mittels einer Dünnschichtchromatographie hält der Teststreifen Bestandteile des Hormons hCG aus einer Urinprobe fest und färbt sie ein. Ist die hCG-Menge im Urin unterhalb der Nachweisgrenze, zeigt der Test ein negatives Ergebnis.
Auch die Methode der Massenspektrometrie ist bereits seit über 100 Jahren in der Chemie bekannt. Sie dient dazu, die Masse von Molekülen zu bestimmen. Durch ein chemisches Verfahren werden dafür die verschiedenen Moleküle „sortiert“ und anschließend ihre Massen bestimmt. Da die Massen zahlreicher medizinisch bedeutsamer Moleküle bekannt sind, geben die Ergebnisse Auskunft darüber, ob ein gesuchter Bestandteil in einer Probe enthalten ist oder nicht.
Chromatographie + Massenspektrometrie = hochempfindlicher Labortest
Jedes der beiden traditionellen chemischen Verfahren ist für sich genommen schon lange bekannt. Moderner hingegen ist die Kombination beider Methoden, die immer häufiger im Medizinlabor zur Anwendung kommt. Sogenannte Flüssigchromatographien mit Massenspektrometrie-Kopplung, meist mit „HPLC-MS“ abgekürzt, liefern in kurzer Zeit besonders präzise Testergebnisse. Das Verfahren ist zum Beispiel im Drug Monitoring hilfreich, um die Wirkung von Medikamenten im Blick zu behalten – etwa bei Patienten, die dauerhaft Psychopharmaka oder Immunsuppressiva einnehmen. Auch bei Drogentests oder toxikologischen Analysen zeigt sich der Vorteil dieser Methode: Sie kann in einem einzigen Durchgang viele verschiedene relevante Moleküle aufspüren.
Immunologie: Antigene und Antikörper miteinander verbinden
Antigene sind biologische Strukturen – nämlich Eiweißmoleküle – die hochspezifisch von Antikörpern gebunden werden. Antikörper sind die Antwort des Immunsystems darauf und können auch an die Antigene von Fremdkörpern wie Viren, Bakterien, Pilzen oder Parasiten binden. Dringt ein schädliches Antigen in den Körper ein, dann bildet das Immunsystem genau dazu passende Antikörper. Sie docken an den Eindringling an, neutralisieren ihn dadurch und leiten seine Vernichtung ein.
Auch eine Vielzahl an Labortests macht sich die Verbindung aus Antigen und Antikörper zunutze. Die Testverfahren heißen zum Beispiel ELISA (Enzyme-linked Immunosorbent Assay) oder CLIA (Chemiluminescent Immunoassay) – sie unterscheiden sich vor allem durch die Art und Weise, wie das Ergebnis angezeigt wird. Die Einsatzfelder dieser Testverfahren ziehen sich durch die gesamte medizinische Diagnostik. Unter anderem lassen sich damit zahlreiche Krankheiten nachweisen. Auch in der Allergiediagnostik oder beim Nachweis von Autoimmunerkrankungen spielt die Suche nach Antikörpern eine zentrale Rolle.
Verständlich erklärt: Die Antigen-Antikörper-Reaktion
Antikörper haben – vereinfacht gesagt – die Form eines Ypsilons. Die Enden der beiden kurzen Arme sind so gestaltet, dass sie sich mit ihrem „Gegenspieler“, dem Antigen, verbinden können – wie ein Schlüssel, der nur in ein Schloss passt. Das Ende des langen „Beins“ ist bei allen menschlichen Antikörpern gleich. Sind bei einer speziellen Erkrankung sowohl das Antigen als auch der Antikörper bekannt, reicht das aus, um einen Labortest zu entwickeln, der wahlweise das Antigen oder das Vorhandensein von Antikörpern nachweisen kann.
Soll zum Beispiel untersucht werden, ob ein Mensch eine bestimmte Virusinfektion durchgemacht hat, dann gilt es, in dessen Blut Antikörper gegen das Virus zu suchen. Dafür werden die Antigene – also die Bestandteile der Erreger – im Labor mit einer Blutprobe zusammengebracht. Sind Antikörper vorhanden, docken sie mit den beiden kurzen Armen an die Antigene an. In einem Waschgang wird alles außer den Antigen-Antikörper-Verbindungen entfernt. Anschließend kommt eine zweite Art von Antikörpern hinzu – sie docken an dem noch freien, langen Bein der Y-förmigen Antikörper an. Außerdem besitzen sie eine sichtbare Markierung – je nach Testart zum Beispiel eine Farbmarkierung oder ein leuchtendes Molekül. In einem weiteren Waschgang werden alle nicht angebundenen Antikörper entfernt. Danach zeigt sich das Ergebnis. Ist eine starke Färbung oder ein intensives Leuchten erkennbar, bedeutet das, dass in der Probe viele der gesuchten Antikörper enthalten waren. Fällt das Ergebnis geringer aus, dann waren wenige oder gar keine Antikörper vorhanden.
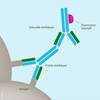
Spezielle Labortests nutzen die Antigen-Antikörper-Reaktion
pdf158 KB 28.08.2020
Gene weisen den Weg: Ursachensuche und Diagnose im Erbgut
Im menschlichen Erbgut liegen viele medizinisch wichtige Informationen. Das Wissen darum, wie die DNA ausgelesen werden kann, hat deshalb in der medizinischen Diagnostik viele neue Möglichkeiten und Testverfahren hervorgebracht. So sind beispielsweise immer mehr Gene oder Mutationen bekannt, die das Risiko für bestimmte Erkrankungen oder die Wahl der Behandlung beeinflussen. In der Krebstherapie etwa kommen heute hochspezifische Medikamente zum Einsatz, die nur bei ganz bestimmten Mutationen wirksam sind – Mediziner sprechen dann von „personalisierter Medizin“.
Aber es muss gar nicht immer die menschliche DNA sein, die im Zentrum der Labordiagnostik steht. Häufig ist es auch möglich, einen Krankheitserreger nachzuweisen, indem man im menschlichen Blut nach dessen Erbgut sucht.

DNA-Sequenzierung: Meilenstein der Medizin
Jede Zelle des Körpers enthält tief in ihrem Zellkern den Bauplan für den gesamten Körper: die DNA. Zu ihren wesentlichen Bausteinen gehören die vier Basen Adenin, Guanin, Cytosin und Thymin, häufig abgekürzt mit ihren Anfangsbuchstaben als A, G, C und T und immer paarweise angeordnet. Der menschliche Chromosomensatz umfasst insgesamt etwa 3,2 Milliarden dieser Basenpaare. DNA-Sequenzierung erlaubt es, die Abfolge der Basenpaare „auszulesen“. Das Ergebnis ist eine lange Abfolge der vier Buchstaben A, G, C und T.
Durch den Vergleich der DNA-Sequenzen zahlreicher Menschen gelingt es der Wissenschaft immer besser zu verstehen, welche DNA-Abschnitte (Gene) welche Informationen enthalten. Für die medizinische Diagnostik ist zudem von großer Bedeutung, dass die Forschung immer mehr Zusammenhänge zwischen bestimmten Genmutationen und Krankheiten erkennt. Beispielsweise sind mehrere Genmutationen bekannt, mit denen ein erhöhtes Brustkrebs-Risiko einhergeht. Außerdem erlaubt DNA-Sequenzierung, die DNA von Krankheitserregern wie zum Beispiel Viren oder Bakterien auszulesen. Das hilft, um Krankheitserreger eindeutig zu identifizieren.

Historischer Durchbruch: Next Generation Sequencing
In ihren Anfängen in den 1970er Jahren war DNA-Sequenzierung noch ein sehr langwieriger Prozess. Um das Jahr 2000 kamen neuere, deutlich schnellere Methoden der Sequenzierung auf den Markt – sie werden häufig unter dem Begriff „Next Generation Sequencing“ zusammengefasst.
PCR-Tests: Vervielfältigung von DNA-Abschnitten im Expresstempo
PCR steht für „Polymerase Chain Reaction“ – auf Deutsch „Polymerase-Kettenreaktion“. Das Verfahren ermöglicht es, in kurzer Zeit DNA-Abschnitte zu vervielfältigen. Damit macht die PCR viele Erkenntnisse aus der Erforschung der DNA für die medizinische Diagnostik nutzbar. 1983 wurde die PCR erstmals vorgestellt. Zehn Jahre später erhielt der US-amerikanische Biochemiker Kary Mullis den Nobelpreis für Chemie für seine revolutionäre Erfindung. Seitdem wurde die PCR bedeutend weiterentwickelt – ein Prozess, der bis heute anhält.
Zu den wichtigsten Weiterentwicklungen gehören sogenannte Multiplex-PCR-Tests. Sie können eine einzige Probe nach verschiedenen DNA-Sequenzen gleichzeitig durchsuchen – etwa nach genetischen Spuren von verschiedenen Erregern, die Atemwegserkrankungen hervorrufen können.
Verständlich erklärt: Wie ein PCR-Test funktioniert
Der Name der PCR („Polymerase-Kettenreaktion“) verrät bereits, wie das Verfahren funktioniert. Polymerasen sind Enzyme, deren Aufgabe die Vervielfältigung von DNA ist. Auf das hohe Tempo einer PCR deutet der Begriff „Kettenreaktion“ hin. Die Vervielfältigung läuft exponentiell ab: Aus einem DNA-Abschnitt werden zwei. Im nächsten Zyklus werden beide erneut abgelesen und kopiert, so dass vier entstehen. Aus den vier werden acht, aus acht 16 und so fort. Innerhalb von meist 20 bis 40 Zyklen entstehen dadurch in kurzer Zeit genug Kopien eines DNA-Abschnitts, um eine Diagnose abzuleiten. Welcher DNA-Abschnitt in der PCR vervielfältigt werden soll, wird mithilfe sogenannter Primer festgelegt. Diese bestehen aus bekannten Abfolgen von Basenpaaren, die nur einmal in der DNA vorkommen und zwar im zu untersuchenden Bereich. Zwei solche Primer markieren den Anfang und das Ende der DNA-Sequenz, die in der PCR vervielfältigt werden.
Wo PCR-Tests zum Einsatz kommen
PCR-Tests liefern genetische Nachweise für eine Vielzahl medizinischer Fragen:
- Sie diagnostizieren das Erbgut von Erregern wie Viren, Bakterien oder Parasiten. Damit können sie die Ursache einer Infektion bestimmen und ihren Verlauf überwachen.
- Sie können ermitteln, ob bei einer Person bestimmte Genmutationen vorliegen. Das ist unter anderem in der Vorsorge und Behandlung mehrerer Krebsarten sowie bei verschiedenen Erbkrankheiten hilfreich.
- Sie liefern Informationen über genetische Merkmale des Leberstoffwechsels. Das hilft, um die Wirksamkeit und Dosierung von Medikamenten einzuschätzen.
- Sie können bei bakteriellen Erregern eine Antibiotikaresistenz nachweisen. So können gezielt wirksame Antibiotika gewählt werden.
Schneller, kleiner, genauerTrends in der Labordiagnostik
Wenn sich eine Krankheit anbahnt, soll es möglichst schnell und unkompliziert gehen bis zur Diagnose und dem Therapiebeginn. Damit das gut gelingt, entwickelt die labordiagnostische Forschung immer mehr Tests, deren Ergebnis innerhalb weniger Minuten vorliegt. Außerdem wird die Bestimmung von Krankheitsursachen und -erregern immer genauer – zum Beispiel können moderne Tests nicht nur feststellen, ob ein bestimmter Erreger in einer Probe zu finden ist, sondern zeigen auch genauer denn je an, wie hoch die Konzentration des Erregers ist.
Point-of-Care-Diagnostik: Sofort-Diagnose dank Schnelltests
Bei medizinischen Diagnosen zählt mitunter jede Minute. Schnelltests können in wenigen Augenblicken feststellen, ob jemand an einer bestimmten Krankheit leidet. Viele Schnelltests haben weitere Vorteile: Sie sind sehr einfach zu handhaben und kommen ohne große Apparaturen aus. Deshalb lassen sie sich direkt in der Praxis, am Krankenhausbett oder in einigen Fällen auch zu Hause ohne ärztliche Unterstützung anwenden. Mediziner sprechen bei solchen Tests von „Point-of-Care-Diagnostik“ – eine Diagnostik, die direkt da stattfindet, wo das Ergebnis gebraucht wird. Das ist nicht nur an vielen Orten in Deutschland hilfreich, sondern trägt auch dazu bei, Menschen in medizinisch weniger gut ausgebauten Regionen der Welt besser zu versorgen.
Zu den seit vielen Jahren etablierten Schnell- und Selbsttests gehören zum Beispiel die Blutzucker-Messsysteme, mit denen Diabetiker ihre Blutzuckerwerte selbst im Blick behalten. Aber es kommen auch immer wieder neue Selbsttests auf den Markt, so etwa ein HIV-Selbsttest für zu Hause. Bei bestimmten Ergebnissen von Schnelltests muss allerdings eine Bestätigung mit einem weiteren Test erfolgen. Dafür ist dann meist ein Besuch in der Arztpraxis nötig, die Analyse der Probe führt ein Zentrallabor durch.
Klein und leistungsstark: Microarrays und Biochips
Immer mehr Leistung auf immer weniger Raum: Dieser technologische Trend hat der medizinischen Diagnostik einen gewaltigen Entwicklungsschub gegeben. Sogenannte Microarrays – oft auch Biochips genannt – können auf nicht einmal scheckkartengroßen Platten mehrere Tests gleichzeitig durchführen. Das vollständig automatisierte Verfahren spart nicht nur Zeit – es ist auch nur eine sehr geringe Probenmenge nötig, zum Beispiel nur ein einziger Bluttropfen.
Microarrays beherrschen verschiedene Testverfahren, von Antikörper-Antigen-Nachweisen bis hin zu genetischen Untersuchungen per PCR. Entsprechend vielfältig sind ihre Einsatzgebiete: Von Sepsis-Infektionen über Resistenzanalysen bis hin zur Identifikation von Viren oder Bakterien beschleunigen Microarrays den Weg bis zur Diagnose immer mehr.

Krebszellen im Blut finden: Liquid Biopsy ergänzt die Krebsdiagnostik
Viele Jahrzehnte lang ließen sich Tumorzellen nur in Gewebeproben aufspüren. Dank der Liquid-Biopsy-Technologie ist das seit den frühen 2010er Jahren auch bei immer mehr Krebsarten mithilfe einer Blutprobe möglich. Das hat gleich mehrere Vorteile: Zum einen ist das Verfahren minimalinvasiv, es ist also keine Gewebeentnahme nötig. Zum anderen können im Blut zirkulierende Tumorzellen frühzeitig Entwicklungen anzeigen, die auf eine Krebserkrankung hindeuten – etwa bei Patienten mit hohem Risiko oder nach einer bereits abgeschlossenen Krebstherapie.
Die „Flüssigbiopsien“ sind möglich geworden, nachdem die PCR-Technologie immer weiter verfeinert wurde – so weit, dass sie auch die meist wenigen im Blut zirkulierenden Tumorzellen anhand von DNA-Fragmenten aufspüren kann. Allerdings hat die Methode noch immer Grenzen: Unter anderem gelangen nicht bei allen Krebserkrankungen und nicht in allen Krankheitsstadien Tumorzellen ins Blut.
In den ersten Jahren hat sich die Erforschung der Liquid Biopsy unter anderem stark auf die Diagnose von Lungenkrebs konzentriert. Mittlerweile haben zahlreiche Studien gezeigt, dass das Verfahren auch bei vielen weiteren Krebsarten zur Früherkennung und Diagnostik beitragen kann. Und auch außerhalb der Krebsdiagnostik bietet die Methode Vorteile, so etwa in der Pränataldiagnostik. Während noch vor wenigen Jahren risikoreichere Fruchtwasseruntersuchungen nötig waren, um genetische Veränderungen beim ungeborenen Kind zu erkennen, ist dafür heute danke der Liquid-Biopsy-Technologie nur noch eine Blutprobe der Mutter nötig.

Welche Körperflüssigkeiten Labormediziner analysieren
Der Körper produziert eine Vielzahl unterschiedlicher Flüssigkeiten. Jeder davon enthält ihre eigenen Informationen über die Gesundheit. Mit labormedizinischen Methoden lassen sich diese Informationen zusammentragen und zu einer Diagnose zusammenfügen.
Diese Übersicht verrät, wie die Proben gewonnen werden und was sie über den Gesundheitszustand verraten.
Neben Blut gehört Urin zu den häufigsten Proben im medizinischen Labor. Urin entsteht als „Abfallprodukt“, wenn die Nieren das Blut filtern und reinigen. Urintests können Anzeichen für Harnwegsinfektionen enthalten, aber auch eine Fülle weiterer Informationen – etwa auf eine Schwangerschaft, auf eine Diabetes-Erkrankung oder Leberschäden.
Bei etwa 85 Prozent aller Labordiagnosen ist Blut im Spiel. Im kleinen und großen Blutbild wird die Anzahl verschiedener Blutbestandteile bestimmt – das lässt zahlreiche Rückschlüsse auf den Gesundheitszustand zu. Neben der Analyse von Vollblut analysieren Labormediziner auch verschiedene Flüssigkeiten, die durch eine Bearbeitung des Bluts entstehen, etwa Blutplasma oder Blutserum.
Speichel sowie Wangen- und andere Mundraumabstriche sind leicht mit einem Wattetupfer zu entnehmen. Sie können viele gesundheitliche Fragen beantworten. Unter anderem lassen sich in der Probe viele akute Infektionen nachweisen. Außerdem können über mehrere Tage in Folge entnommene Speichelproben Schwankungen im Hormonspiegel aufzeigen. Wangenabstriche/Mundraumabstriche können außerdem klären, ob eine Person mit einer anderen verwandt ist („Vaterschaftstest“) oder als Knochenmarkspender für eine bestimmte Person in Frage kommt.
Krankheiten, die mit Beschwerden im Rachenraum einhergehen, lassen sich mithilfe eines Abstrichs der Rachenschleimhaut nachweisen. Dazu gehören unter anderem Streptokokken, Diphterie, Pertussis (Keuchhusten), aber auch zum Beispiel Infektionen mit Coronaviren wie etwa SARS-CoV-2.
Schleimhautabstriche vom Muttermund, der Harnröhre oder der Vagina können verschiedene Erkrankungen aufdecken, darunter zum Beispiel eine Infektion mit Humanen Papillomviren (HPV), die Gebärmutterhalskrebs verursachen könnten. Auch Hinweise auf andere sexuell übertragbare Infektionen sowie auf bösartige Zellveränderungen sind im Schleimhautabstrich erkennbar.
Für einen Nasenabstrich braucht es nicht unbedingt eine laufende Nase. Mithilfe eines mit Kochsalzlösung befeuchteten Wattetupfers lassen sich auch Proben von trockenen Nasenschleimhäuten gewinnen. Das Sekret kann zu zahlreichen Diagnosen beitragen. Unter anderem sind damit Schnelltests wie etwa auf Grippeviren möglich. Eine recht neue Alternative verspricht eine Nasensekret-Untersuchung in der Allergiediagnostik: Mithilfe eines Biochips lassen sich in dem Abstrich Antikörper gegen zahlreiche Allergene nachweisen.
Vor allem Erkrankungen im Magen-Darm-Bereich lassen sich über eine Stuhlprobe nachweisen – dazu gehören zum Beispiel Darmentzündungen wie Enteritis, aber auch durch Parasiten („Würmer“) hervorgerufene Krankheiten. Außerdem spielen Stuhlproben auch in der Darmkrebsvorsorge eine wichtige Rolle. Ein immunologischer Stuhltest kann sogenanntes „okkultes“, also für das bloße Auge nicht sichtbares, Blut im Stuhl nachweisen.
Liquor zirkuliert im zentralen Nervensystem und wird deshalb auch als Nervenwasser oder Gehirn-Rückenmark-Flüssigkeit bezeichnet. Im Liquor lassen sich Infektionen des Gehirns und der Hirnhäute feststellen. Außerdem spielt die Liquordiagnostik bei Krebserkrankungen eine Rolle, sie kann zum Beispiel Hirntumoren aufspüren. Die Entnahme einer Liquorprobe erfolgt mithilfe einer Lumbalpunktion. Dabei wird in Höhe der Lendenwirbelsäule eine dünne Nadel in den Rückenmarkskanal eingeführt.
Zu den wichtigsten Aufgaben des Knochenmarks gehört die Blutbildung. Bei Krankheiten, die das Blut oder seine Bildung betreffen, trägt eine Untersuchung des Knochenmarks zur Diagnose bei. Darunter fallen zum Beispiel Leukämie, Anämien, Lymphome oder die Leukozytopenie. Die Probe für die Analyse wird meist unter lokaler Betäubung aus dem Beckenknochen entnommen.
Neben Körperflüssigkeiten untersuchen medizinische Labore auch Proben aus Gewebe, zum Beispiel von Tumoren. Es wird in einer sogenannten Biopsie entnommen, präpariert und in hauchdünne Schnitte zerteilt. Mikroskopische und molekularbiologische Analysen können zum Beispiel detaillierte Informationen über die verschiedenen Zellarten im Gewebe zutage fördern und Auffälligkeiten der DNA feststellen.

Labortests in der Anwendung
Von Allergiediagnostik bis Zeckenbiss – kaum eine Erkrankung kann ohne Labortests identifiziert werden. Dabei kommt eine Vielzahl verschiedener Testverfahren zum Einsatz, oft in Kombination. Ein Überblick über die Diagnostik bei ausgewählten Krankheiten.
Allergiediagnostik
Die Liste der Substanzen, die bei Menschen Allergien auslösen können, ist lang. Sie umfasst die Pollen zahlreicher Pflanzen, Insektengifte, bestimmte Lebensmittel und viele weitere Allergene. Deshalb muss die Allergiediagnostik zunächst klären, auf welche Stoffe eine Person reagiert. Aber nicht jede auffällige Reaktion geht auf eine Allergie zurück: Gerade bei Lebensmitteln liegt oft auch nur eine Unverträglichkeit zugrunde. Das ist zwar auch unangenehm, wird aber nicht durch das Immunsystem verursacht und ist weniger gefährlich. Das führt zur nächsten Frage der Allergiediagnostik: Wie stark ist die Allergie ausgeprägt?
Um Antworten auf diese Fragen zu finden, geben die Eigenbeobachtungen der Patienten wichtige Hinweise. Ein sogenannter Prick-Test gibt weitere Aufschlüsse. Dabei werden mögliche Allergene, etwa verschiedene Pflanzenpollen, unter ärztlicher Aufsicht oberflächlich auf oder in die Haut eingebracht – eine Sensibilisierung zeigt sich innerhalb weniger Minuten. Außerdem trägt ein Bluttest dazu bei, Allergene aufzuspüren: Die Gesamtzahl der IgE-Antikörper erlaubt Rückschlüsse, ob tatsächlich eine Allergie vorliegt. Eine Bestimmung der „spezifischen Antikörper“ kann das primäre Allergen identifizieren – dazu kommen zunehmend molekulardiagnostische Verfahren zum Einsatz. Ein oraler Provokationstest kann zudem helfen, einzuschätzen, ob nur eine eher geringe Sensibilisierung oder eine klinisch bedeutende Allergie vorliegt.
Ursachensuche bei Autoimmunerkrankungen
Autoimmunerkrankungen sind vielfältig und weit verbreitet. Zu den bekanntesten gehören zum Beispiel rheumatische Erkrankungen, Funktionsstörungen der Schilddrüse oder Diabetes. Auch wenn sich Symptome und Behandlungsmöglichkeiten dieser Krankheiten erheblich unterscheiden, haben sie doch eins gemeinsam: Hinter allen Autoimmunerkrankungen steckt eine Fehlreaktion des Immunsystems. Der Abwehrmechanismus des Körpers richtet sich dann gegen körpereigene Zellen. Das geschieht, indem bestimmte „Autoantikörper“ gebildet werden, die gesunde Zellen attackieren und vernichten.
Bei vielen Autoimmunerkrankungen sind die Symptome so eindeutig, dass Ärzte schnell auf die richtige Spur kommen und gezielte Tests durchführen können. So liefert zum Beispiel bei Diabetes Typ 2 eine Messung des Blutzuckers eine klare Diagnose. Mitunter sind die Anzeichen aber auch unklar. Dann kann eine Blutuntersuchung auf Autoantikörper oftmals weiterhelfen. Die Proteine unterscheiden sich je nach Krankheit. Eine große Zahl an Autoantikörpern kann in Labortests identifiziert werden. Je nachdem, wie das Ergebnis ausfällt, können Ärzte durch weitere Tests eine Diagnose stellen.
Darüber hinaus tragen weitere Blutwerte zur Diagnostik bei. Unter anderem lässt sich anhand der Blutsenkungsgeschwindigkeit und eines großen Blutbilds einschätzen, ob der Körper mit einer Entzündung kämpft – eine Folge zahlreicher Autoimmunerkrankungen.
Krebsdiagnostik
Krebserkrankungen nehmen ihren Ursprung, wenn sich körpereigene Zellen nicht so verhalten, wie eigentlich vorgesehen, und vom Immunsystem nicht erkannt und vernichtet werden. Stattdessen bilden sie Tumoren, die unbehandelt zu streuen beginnen und verschiedene Organe befallen können. Um eine Krebserkrankung zu diagnostizieren, kommt eine Kombination verschiedener Verfahren zum Einsatz. Neben bildgebenden Verfahren wie zum Beispiel MRT spielen auch Labortests eine wichtige Rolle. Ein großes Blutbild kann erste Hinweise auf den Gesundheitszustand geben. Spezifischer ist die Suche nach Tumormarkern – so bezeichnen Mediziner verschiedene Molekülarten, die bei vielen Krebserkrankungen im Blut nachweisbar sind. Zu den bekanntesten Tumormarkern gehört das Prostata-spezifische Antigen (PSA), das bei Prostatakrebs vermehrt produziert wird. Ein PSA-Test kann frühzeitig eine Erkrankung anzeigen und gehört deshalb zur Krebsvorsorge bei Männern.
Ist ein Tumor identifiziert, kann eine Probe seines Gewebes viel über die Erkrankung verraten. Im Labor wird zum Beispiel die genaue Krebsart bestimmt sowie der „Reifegrad“ des Tumors und seine Wachstumsgeschwindigkeit. Außerdem trägt eine Analyse der DNA der Tumorzellen immer häufiger dazu bei, die bestmögliche Therapie zu finden. Ein neues und in der Behandlung von Krebserkrankungen sehr vielversprechendes Verfahren ist zudem die Liquid Biopsy, die Tumorzellen in einer Blutprobe aufspüren kann.
Die Erforschung von Genmutation hat außerdem in den vergangenen Jahren erheblich dazu beigetragen, das Krebsrisiko sowie den Krankheitsverlauf einzelner Personen einzuschätzen und die individuell bestmögliche Therapie zu finden. Per DNA-Test können etwa Personen mit vielen Krebserkrankungen in der Familie frühzeitig herausfinden, ob sie ebenfalls ein höheres Risiko tragen und zum Beispiel engmaschiger zu Vorsorgeuntersuchungen gehen sollten.
Resistenten Keimen auf der Spur
Immer mehr Bakterien, die sich einst problemlos mit Antibiotika beseitigen ließen, haben in den letzten Jahren Resistenzen entwickelt. Zunehmend beobachten Wissenschaftler eine ähnliche Entwicklung auch bei Pilzen, die sich nicht mehr so gut wie noch vor einigen Jahren mit Fungiziden bekämpfen lassen. Die Folgen: Viele Medikamente wirken nicht mehr wie gewünscht. Besonders schwer sind Infektionen mit multiresistenten Bakterien zu heilen. Hinzu kommt, dass die Resistenzen weltweit zunehmen. Unter anderem tragen die breite und häufig unnötige Verordnung von Antibiotika sowie der Einsatz von Antibiotika in der Tiermast dazu bei.
Verschiedene Labortests helfen dabei, Resistenzen zu erkennen und wirksame Medikamente von unwirksamen zu unterscheiden. Die traditionelle Methode bringt eine Kultur der Erreger mit einem Antibiotikum zusammen. Einige Stunden später ist ablesbar, ob das Antibiotikum die Vermehrung der Erreger hemmen konnte. Bei akuten Infektionen ist diese Zeit sehr lang, deshalb gibt es heute verschiedene deutlich schnellere Tests. Das Bakterium MRSA (Methicillin-resistenten Staphylococcus aureus) beispielsweise lässt sich mithilfe eines PCR-Tests nachweisen, der das für die Resistenz verantwortliche Gen aufspüren kann. Seit einigen Jahren lassen sich mehrere resistente Erreger außerdem mit MALDI-TOF MS, einem massenspektrometrischen Verfahren, aufspüren.
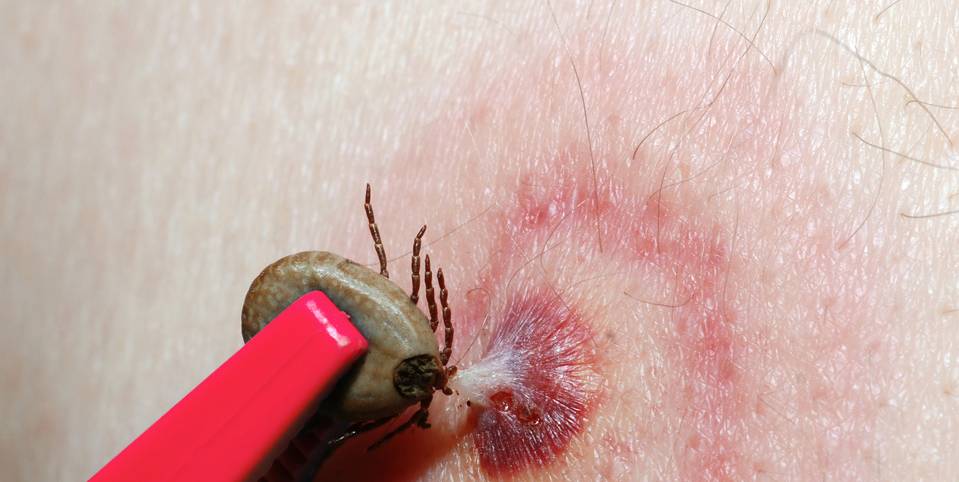
Diagnostik nach einem Zeckenbiss
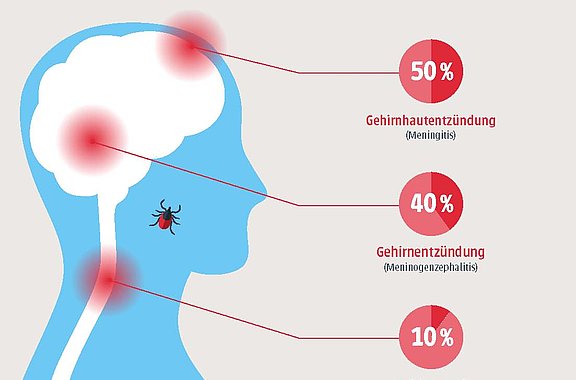
Viele Zeckenbisse sind vor allem unangenehm. Manchmal kommt es noch wesentlich unerfreulicher: Zecken können Krankheitserreger übertragen, insbesondere die Viruserkrankung FSME (Frühsommer-Meningoenzephalitis) und Lyme-Borreliose. Beide Krankheiten haben gemeinsam, dass sie in mehreren Phasen verlaufen und schwere Folgen haben können. Etwa zehn Prozent der FSME-Infizierten entwickeln eine Hirnhaut- oder Gehirnentzündung. Borreliose kann verschiedene Organe befallen und zum Teil noch Jahre nach der Infektion Beschwerden verursachen. Je früher die Diagnose bekannt ist, desto besser können Mediziner die Krankheiten behandeln.
Anzeichen für eine Infektion geben in beiden Fällen grippeähnliche Symptome in den Tagen oder Wochen nach einem Zeckenbiss. Bei Borreliose zeigt sich zudem eine ringförmige Rötung um die Einstichstelle. Untersuchungen auf spezifische IgG- und IgM-Antikörper können dann den entscheidenden Hinweis auf die Infektion geben. Eine akute FSME-Diagnose ist häufig auch möglich, indem ein PCR-Test Erbgut des Erregers im Blut aufspürt.
Das könnte Sie auch interessieren

Nierenversagen: jeder fünfte Fall wegen Bluthochdruck

Holiday Heart Syndrom: 12 bis 36 Stunden nach dem Feiern

Typ-2-Diabetes: fünf von zehn Erwachsenen in Deutschland mit Vorstufen

Vorhofflimmern: bis zu 100 Schläge mehr pro Minute